Wie entsteht Brustkrebs?
Bislang sind zwei Gene bekannt, die das Erkrankungsrisiko eindeutig erhöhen können: BRCA1 und BRCA2. Jeder Mensch trägt zwei Varianten der beiden Gene in sich. Ist eine krankhaft verändert, liegt das Risiko, dass z.B. die Mutter ein defektes Gen an die Tochter vererbt, rechnerisch bei 50 Prozent. Fachleute gehen davon aus, dass eine von zehn Frauen in ihrem Leben an Brustkrebs erkrankt. Dagegen entwickelt sich bei acht von zehn Frauen mit mutiertem BRCA-Gen ein bösartiger Tumor in der Brust, bei sechs von zehn in den Eierstöcken (Ovarien).
Abgesehen davon steigt mit höherem Alter das Risiko für Erbgutveränderungen und auch hormonelle Faktoren (z.B. die Einnahme der Antibabypille oder andere Hormonpräparate, eine frühe erste Regelblutung oder späte Wechseljahre) können eine Rolle spielen. Außerdem gilt ein ungesunder Lebensstil, beispielsweise mit einem übermäßigen Alkoholkonsum als Risikofaktor für das Entstehen von Brustkrebs.
Im Video: Neue Studie: Brustkrebs an Fingerabdruck erkennbar?
Brustkrebs am Fingerabdruck erkennen können: Klingt zu leicht, um wahr zu sein, rückt laut einer neuen Studie nun jedoch in den Bereich des Möglichen.
Die Brustkrebs-Früherkennungsmethoden
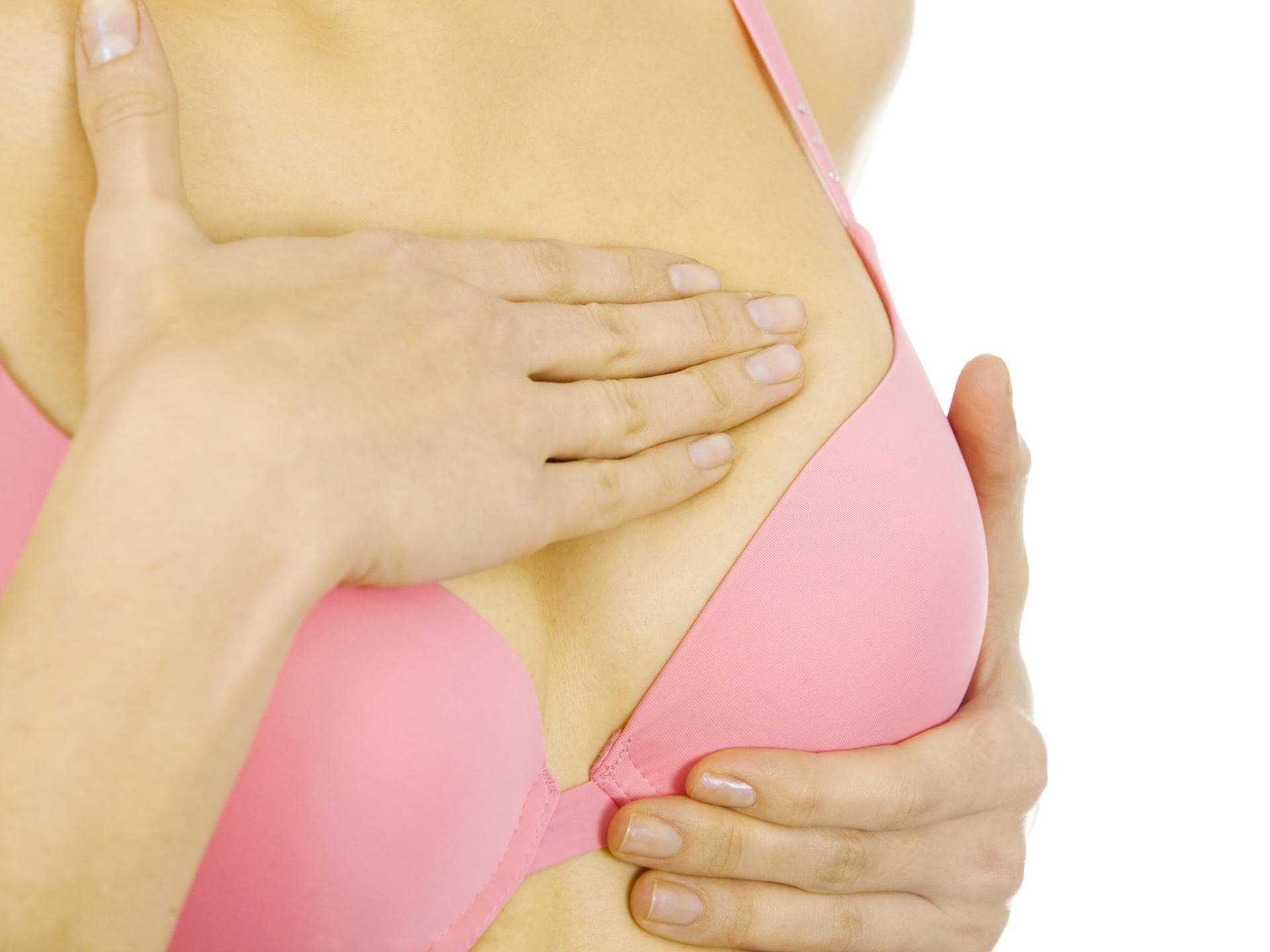
1. Tastuntersuchung
Die Frauenärztin oder der Frauenarzt kontrolliert die Brüste und die Lymphknoten in den Achselhöhlen mit den Händen, um Verhärtungen aufzuspüren, und begutachtet auch Form und Umfang der Brüste. In immer mehr Praxen führen blinde medizinische Tastuntersucherinnen (MTU) den 30-minütigen Test durch.
Vorteile: Bewährte, einfache und nebenwirkungsfreie Untersuchung, die jede Frau – idealerweise einmal im Monat – auch zu Hause durchführen kann.
Nachteile: Löst häufig „falschen Alarm“ aus. Das heißt: Die Ärztin, häufiger die Frau selbst, ertastet eine Veränderung, die aber nicht bösartig ist.
Geeignet für: Frauen ab dem 20. Lebensjahr.
Wie oft: Sofort zum Arzt, wenn beim Selbstabtasten etwas auffällt. Sonst einmal im Jahr hingehen.
Kosten: Diese Untersuchung ist eine Kassenleistung. Der Check bei einer MTU kostet 30 bis 50 Euro.
2. Mammografie
Nacheinander werden beide Brüste zwischen einem „Objekttisch“ und einer Plexiglasscheibe leicht zusammengedrückt und so geröntgt. Früher wurde dabei ein Film belichtet (analog), bei der modernen digitalen Mammografie werden die Bilder stattdessen per Computer erstellt und gespeichert.
Vorteile: Etabliertes Verfahren, das auch nur wenige Millimeter kleine Tumoren und Brustkrebs-Vorstufen aufspüren kann.
Nachteile: Das Zusammendrücken der Brust tut weh. Die Auswertung hängt sehr von der Erfahrung der Ärztin ab. Strahlenbelastung für den Körper.
Geeignet für: Frauen ab 40. Zwischen 50 und 69 Jahren ist die Teilnahme am bundesweiten Screening möglich.
Wie oft: Im Rahmen des Screenings alle zwei Jahre.
Kosten: 150 Euro. Das Screening ist kostenlos.
Urteil unserer Expertin: "Mammografie ist die Basis der Früherkennung. Weil sich aber 20 bis 30 Prozent aller Brustkrebs-Erkrankungen bei unter 50-Jährigen entwickeln und dann besonders rasch und aggressiv wachsen, wäre eine Mammografie für Frauen ab 40 Jahren wünschenswert."
3. Ultraschall (Mammasonografie)
Mit einer Sonde sendet die Ärztin kurze Schallwellenimpulse in das Brustgewebe, die von dort unterschiedlich stark reflektiert werden. Daraus berechnet ein Computer ein zwei- oder dreidimensionales Bild.
Vorteile: Keine Strahlenbelastung. Spürt auch Veränderungen in der Achselhöhle, dicht an der Brustwand und in sehr dichtem Brustgewebe auf.
Nachteile: Die Zuverlässigkeit hängt stark von der Erfahrung der Ärztin ab. Vorstufen von Brustkrebs werden häufig nicht entdeckt. Keine Kassenleistung.
Geeignet für: Junge Frauen mit dichtem Brustgewebe, Patientinnen mit unklarem Mammografie oder Tastbefund, sehr großer oder kleiner Brust.
Wie oft: Ab dem 40. Lebensjahr einmal im Kalenderjahr.
Kosten: 50–70 Euro, Abrechnung nach der Gebührenordnung für Ärzte (GOÄ).
Urteil unserer Expertin: "Brustkrebs-Vorstufen, die ausnahmslos heilbar sind, werden per Ultraschall nicht zuverlässig erkannt. Aber Ultraschall ist wichtig für Frauen mit noch dichtem Brustgewebe. Ein 3-D-Ultraschall bringt im Vergleich zu einem 2-Ultraschall keine verbesserte Früherkennung."
Zum Thema: Brustkrebsvorsorge: Anleitung zum Abtasten >>
4. Automatisierter Brustvolumen-Scan
Kurz ABVS, eine Weiterentwicklung des bekannten Ultraschalls. Beim ABVS führt nicht der Arzt die Sonde über die Brust, sondern computergesteuert das Gerät. Nach zehn Minuten ist die Untersuchung abgeschlossen.
Vorteile: Gleichbleibende Qualität der Bilder, laut Hersteller besonders geeignet für dichtes und knotiges Brustgewebe.
Nachteile: Ob das System dem „normalen“ Ultraschall wirklich überlegen ist, steht noch nicht fest. Studien dazu fehlen. Erst 16 Geräte in Deutschland.
Geeignet für: Da es sich um ein neues System handelt, liegen noch keine konkreten Empfehlungen vor.
Wie oft: Einmal im Jahr.
Kosten: 150 Euro, keine Kassenleistung.
Urteil unserer Expertin: "Zu einer verbesserten Früherkennung führt dieses Verfahren nicht. Ein automatisierter Ultraschall ist im Zweifelsfall sogar weniger sicher als ein Ultraschall, bei dem der Radiologe persönlich den Schallkopf führt und zeitgleich die Bilder auf dem Monitor begutachtet."
Zum Thema: Onkologe im Expertengespräch: Warum nicht jede Brustkrebspatientin von Chemotherapie profitiert >>
5. Digitale Infrarotthermografie
Krebszellen teilen sich öfter als gesunde Körperzellen. Tumoren produzieren deshalb mehr Wärme als das umgebende Brustgewebe. Diese Temperaturunterschiede werden mithilfe computergestützter Infrarotkameras sichtbar gemacht, die sogar Differenzen von 0,005 °C erkennen.
Vorteile: Keine Strahlenbelastung.
Nachteile: Nochunklare Studienlage. In einigen versagte die Methode komplett. Auch unsere Expertin lehnt sie ab.
Geeignet für: keine Empfehlung. Die US-Aufsichtsbehörde FDA warnt vor dem Einsatz der Thermografie.
Wie oft: Keine Empfehlung.
Kosten: Ca. 100 Euro, keine Kassenleistung.
Urteil unserer Expertin. "Diese Methode wurde in den 1980er-Jahren häufig angewandt. Weil dadurch aber keine konkreten Hinweise auf Brustkrebs gewonnen werden, eignet sie sich nicht zur Früherkennung."
6. Magnet-Resonanz-Tomografie (MRT)
Auch Kernspintomografie genannt. Beeinflusst die Wassermoleküle im Körper mit einem starken Magnetfeld. Da Brustkrebstumoren einen anderen Wasserstoffgehalt haben als gesundes Gewebe, werden sie auf den Auswertungsbildern sichtbar.
Vorteile: Keine Strahlenbelastung, erkennt auch sehr kleine Tumoren.
Nachteile: Das Kontrastmittel kann Nebenwirkungen verursachen (Übelkeit, Hitzeempfinden). Schlägt auch oft bei ungefährlichen Veränderungen an.
Geeignet für: Frauen unter 30 mit familiärer Vorbelastung, Patientinnen mit Brustimplantaten oder in Therapie.
Wie oft: Alle ein bis zwei Jahre, bei familiärer Vorbelastung ggf. häufiger.
Kosten: Ca. 500 Euro, Kassen zahlen nur in Ausnahmefällen.
Urteil unserer Expertin: "Wegen der hohen Kosten kommt die MRT zurzeit noch nicht als Routineuntersuchung in Betracht. Sie besitzt aber unbestritten die höchste Sensitivität."
7. Niedrigdosis-Phasenkontrast-Computertomographie
Ein Verfahren, das erst 2012 vorgestellt wurde. Im Vergleich zum üblichen CT arbeitet es mit energiereicheren Röntgenstrahlen. Treffen die auf Gewebe, kommt es zu „Verschiebungen“ – die dann ausgewertet werden.
Vorteile: Kontrastreiche 3-D-Bilder, geringere Strahlenbelastung (zum Vergleich: Bei der Mammografie ist sie viermal, beim üblichen CT 25-mal höher).
Nachteile: Das Verfahren ist noch nicht für die Praxis zugelassen. Die nötigen Geräte sind bislang zu groß, um in Kliniken eingesetzt zu werden.
Geeignet für: Da es sich um ein neues System handelt, liegen noch keine konkreten Empfehlungen vor.
Wie oft: Noch keine Empfehlung.
Kosten: Stehen noch nicht fest.
Urteil unserer Expertin: "Das Verfahren bietet eine weiter verbesserte Röntgendiagnostik. Aber noch ist diese technische Entwicklung nicht so weit ausgereift, dass ein Einsatz in der Klinik oder Praxis möglich wäre."
Brustkrebs erkennen: Wie sinnvoll ist ein Gentest?
Die medizinischen Leitlinien raten u. a. zu einem Test, wenn in der Familie „mindestens drei Frauen an Brustkrebs erkrankt sind“, „mindestens eine Frau mit 35 Jahren oder jünger an Brustkrebs erkrankt ist“ oder „mindestens eine Frau an Brustkrebs und eine Frau an Eierstockkrebs erkrankt ist“.
Wie läuft der Gentest ab?
Ihnen wird eine Blutprobe entnommen. Wegen der Überlastung der Labore kann es aber mehrere Monate dauern, bis das Ergebnis Ihres Gentests vorliegt. Auch das macht das begleitende Beratungsgespräch extrem wichtig. Was erfahre ich durch den Test? Will ich das überhaupt wissen? Wie gehen meine Familie und ich damit um? Psychologen und Humangenetiker helfen Ihnen, diese und ähnliche Fragen für sich zu beantworten. Der Test kostet ca. 1500 Euro, bei familiärer Vorbelastung zahlt Ihre gesetzliche Krankenkasse.
Was bedeutet das Testergebnis?
Große Erleichterung, wenn keine BRCA-Veränderungen gefunden werden. Aber erkranken könnten Sie trotzdem. Früherkennung bleibt Pflicht. Schlägt der Test an, ist das kein Grund zur Panik. Betroffene sollten sich erneut beraten lassen und in Ruhe abwägen. Die Brustamputation senkt das Erkrankungsrisiko zwar um 90 Prozent, ist aber nur eine Möglichkeit. Infrage kommen auch engmaschige Untersuchungen alle sechs Monate oder das Einnehmen von Medikamenten.


Professor Dr. Kuhl ist Spezialistin für Mammadiagnostik und Leiterin der Klinik für diagnostische Radiologie an der Universitätsklinik Aachen:
"Wichtig, denn durch das Selbstabtasten entwickelt die Frau ein Gefühl für ihre Brust (engl. „breast awareness“). Für eine sichere Früherkennung reicht die Tastuntersuchung allein aber nicht aus."